
Sự thừa nhận phải chống đau
− Đau = Poena (sự trừng phạt).
− “The management of pain, like the management
of disease, is as old as humanity”.
− Quyền được giảm đau = quyền con người.
Acute pain management, NHMRC, 2005
The Declaration Montreal, Pain, 2011

Hậu quả của đau
− Tăng gấp bội stress của cơ thể với tổn thương.
− Gây rối loạn nội tiết và chuyển hóa.
− Làm chậm quá trình phục hồi sau phẫu thuật.
− Tăng nguy cơ trở thành đau mãn tính dù đã lành
vết mổ.
Hedderich & Ness, 1999
Hậu quả của đau
Rối loạn đáng kể của hô hấp và tuần hoàn:
− Kích thích hệ adrenergic.
− Tăng đông, có thể dẫn đến CIVD.
− Tăng nhịp tim.
− Tăng lưu lượng tim.
− Tăng nhu cầu Oxy cơ tim.
Hậu quả của đau
Rối loạn đáng kể của hô hấp và tuần hoàn:
− dung tích sống phổi.
− thông khí phế nang.
− dung tích cặn chức năng.
− Gây thiếu Oxy động mạch.
− Ức chế miễn dịch, tăng nguy cơ nhiễm trùng vết
thương và toàn thân.
− Vòng xoắn sinh lý bệnh : rối loạn chức năng :cơ quan tăng hậu quả xấu và tử vong.
Đau mạn tính xuất hiện sau phẫu thuật
Perkins & Kehlet Macrae
Cắt cơ ngực 11-49% 23-49%
Mở ngực 22-67 5-67
Cắt túi mật 3-56 3-27
Thoát vị bẹn 0-37 15-63
Cắt ống dẫn tinh 0-37
Wilson JA, Colvin LA, Power I
RCoA Bulletin Sept 2002
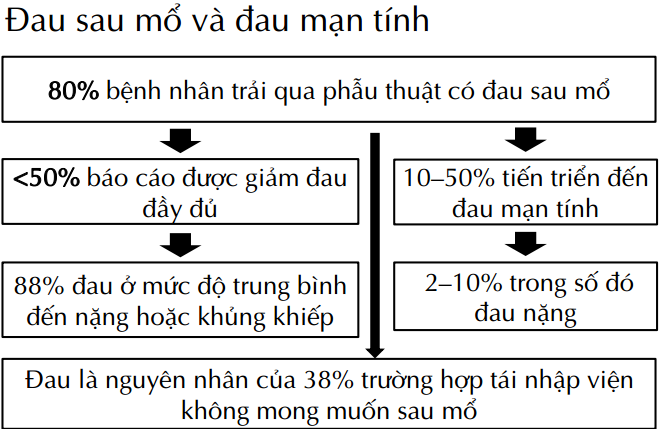
Coley KC et al. J Clin Anesth 2002; 14(5):349-53; Institute of Medicine. Relieving Pain
in America: A Blueprint for Transforming Prevention, Care, Education, and Research.
The National Academies Press; Washington, DC: 2011.
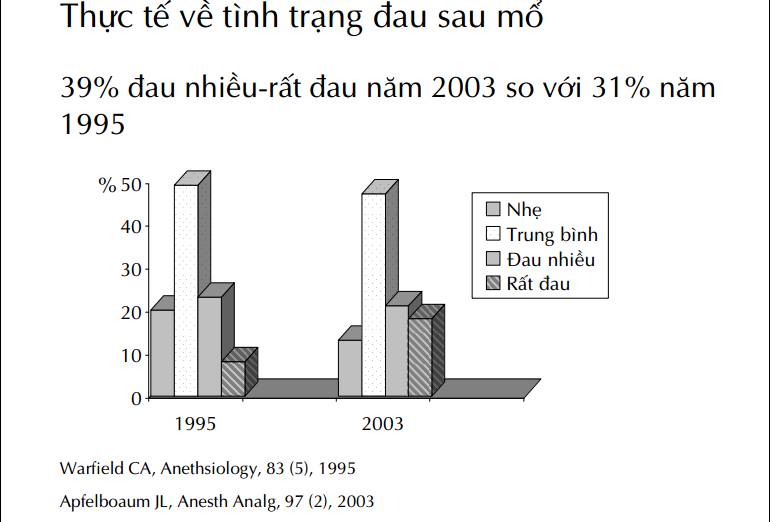
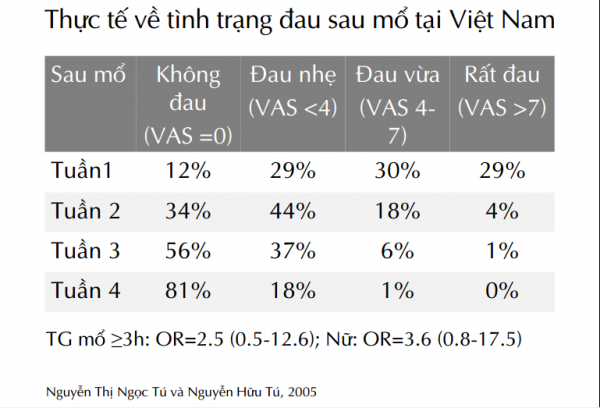
Lý do đau sau mổ vẫn tồn tại
– Thiếu đơn vị giảm đau.
– Thiếu phương tiện, nhân lực.
– Thiếu hiểu biết về ảnh hưởng có hại của đau.
– Thiếu hợp tác của Phẫu thuật viên.
– Do bn hoặc y tế (sợ biến chứng, đánh giá đau).
– Các đối tượng có nguy cơ đau cao:
• Chấn thương, huyết động không ổn định.
• Rối loạn tri giác.
• Rất trẻ hoặc rất già.
Lisa M. Lackner, 2007
Đơn vị giảm đau trong bệnh viện
(Acute pain service)
– Anh: 69%.
– Đức: 50%.
– Tây Ban Nha: 30%.
– Thuỵ điển: 32%.
– Hong kong: điều trị 20% bệnh nhân mổ lớn.
– Italia: Giảm đau không đủ tại ICU.
– Tai biến, phiền nạn (adverse event): 1.2 - 7.7%.
– Tử vong do sai sót: 65 - 667/22 000 000.
(0.03 - 0.3/10000).
N.Rawal, Orobro University Hospital, Sweden
WCA 2008
Cơ sở của phòng và điều trị đau sau mổ
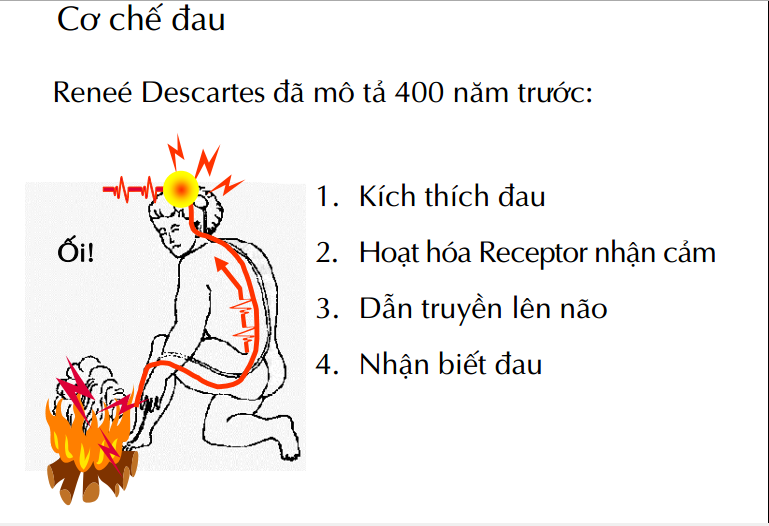
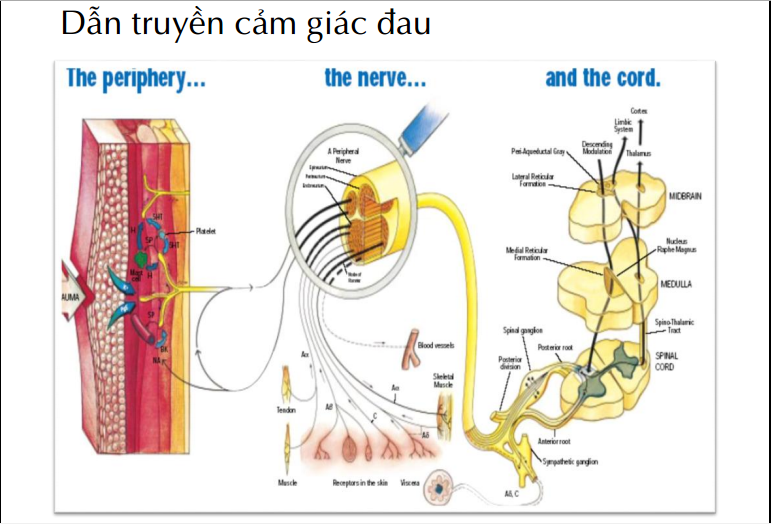
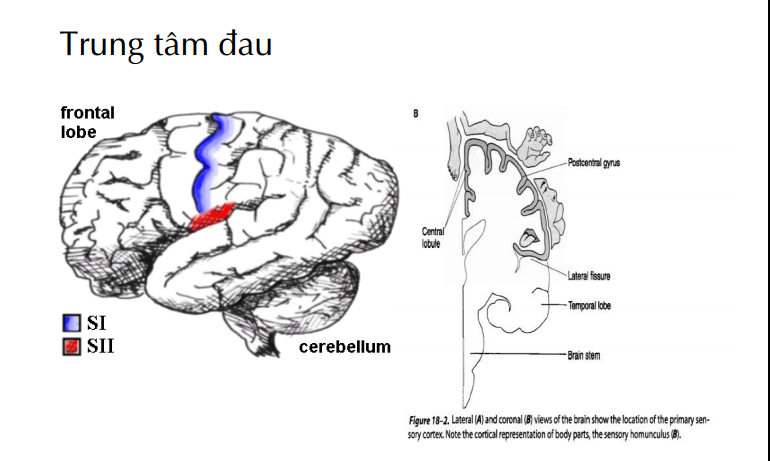
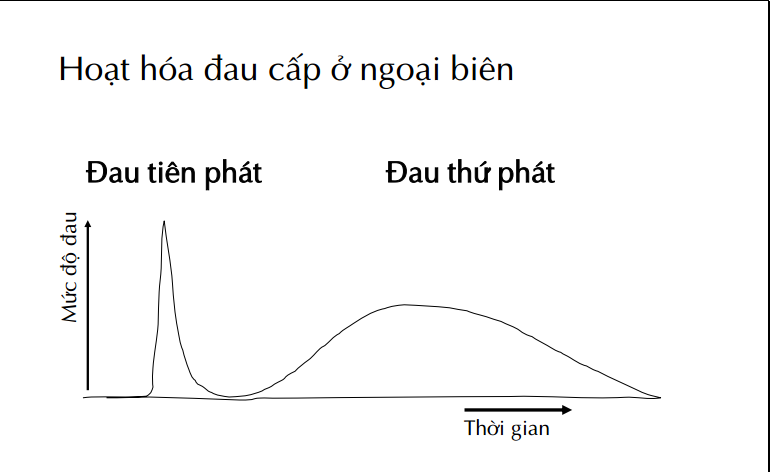
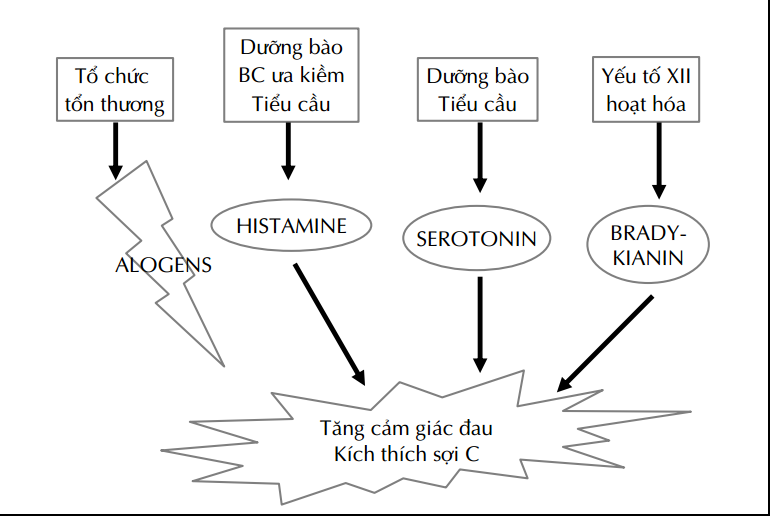
Cơ chế đau
_Đau sau mổ (đau cấp tính):
– Đau tại thân thể (somatic):
• Đau bề mặt
• Đau ở sâu
– Đau tại tạng (visceral):
• Ngay tại tạng (true visceral)
• Ngay tại thành (true parietal)
• Liên quan với tạng (refered visceral)
• Liên quan với thành (refered parietal)
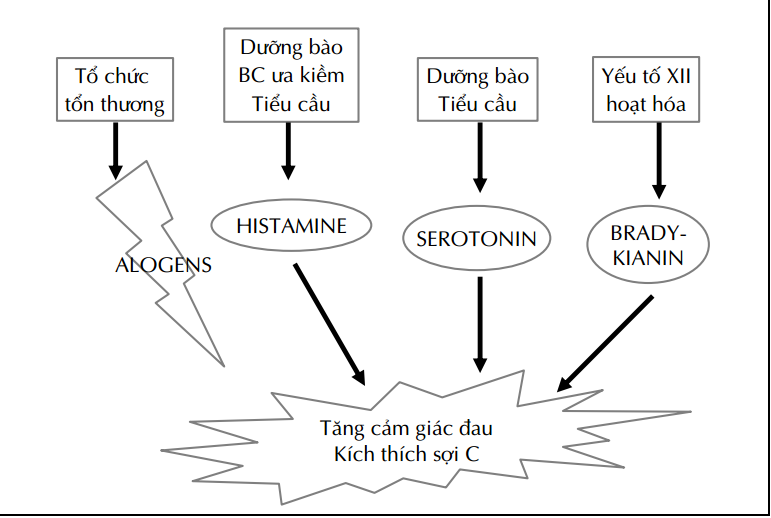
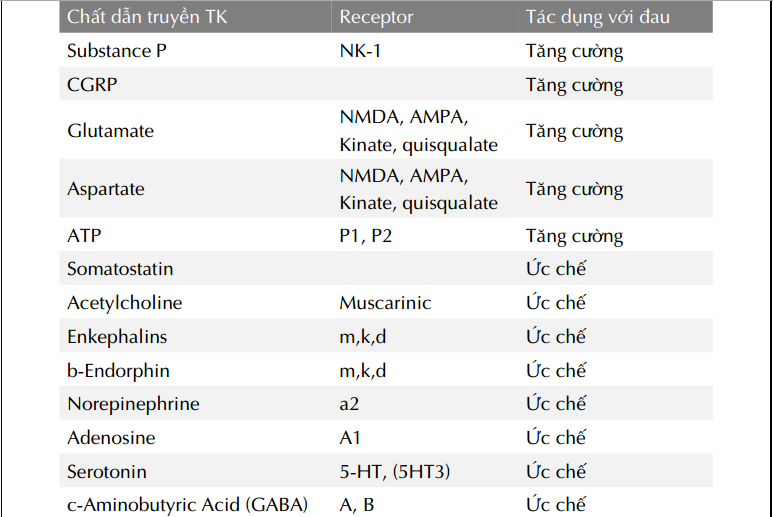

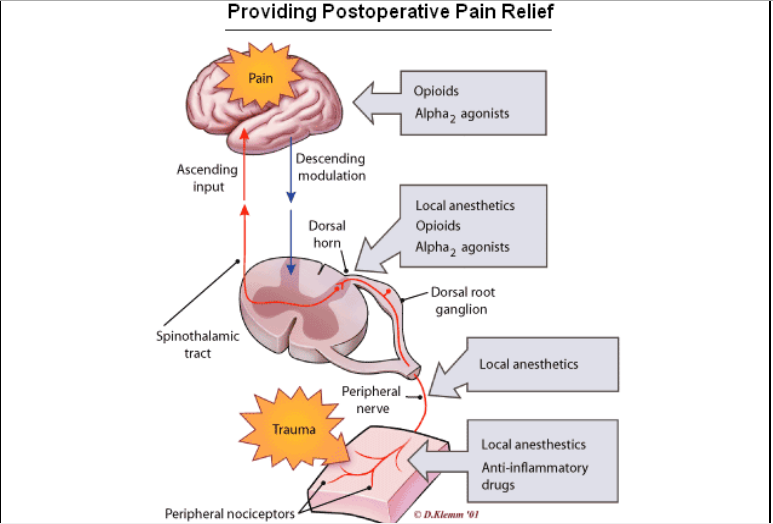
Đánh giá đau
– Hỏi trực tiếp: đau nhẹ, vừa và nặng.
– Thang điểm nhìn: visual analogue scale (VAS).
– Thang điểm cảm xúc: Wong Baker scale.
– Trẻ em: VAS (>7 tuổi).
– CHEOPS: crying, facial expression, body positioning, verbal expression, touch position,
leg position.
– Chỉ số sinh học: nhịp tim, HA, nhịp thở, vã mồ hôi...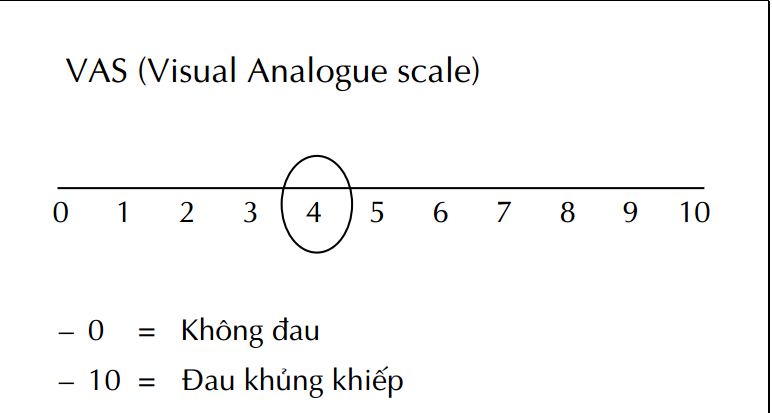
Quy tắc phòng ngừa đau sau mổ
Các quy tắc chính
– Chuẩn bị tâm lý bệnh nhân trước mổ:
• Được giải thích về phẫu thuật, đau sau mổ.
• Hiểu cách đánh giá đau.
• Lựa chọn phương pháp giảm đau sau mổ.
– Đánh giá đau thường xuyên sau mổ.
– Dự phòng đau sau mổ bằng can thiệp trước và
trong mổ (Preemptive Analgesia).
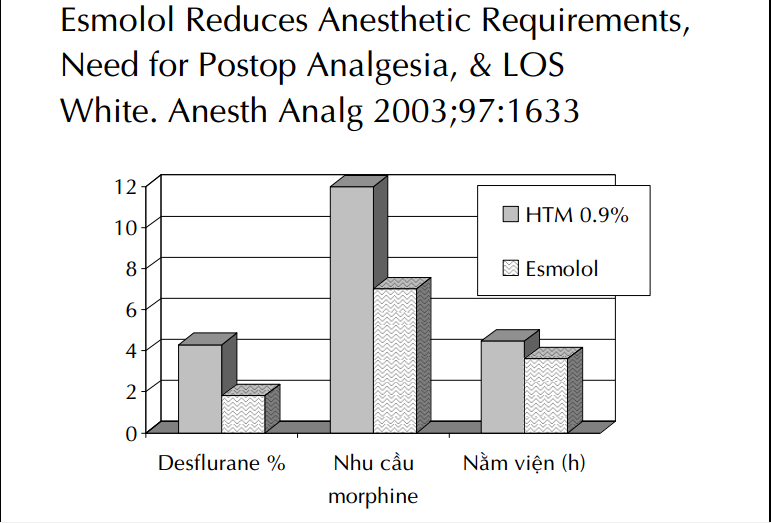
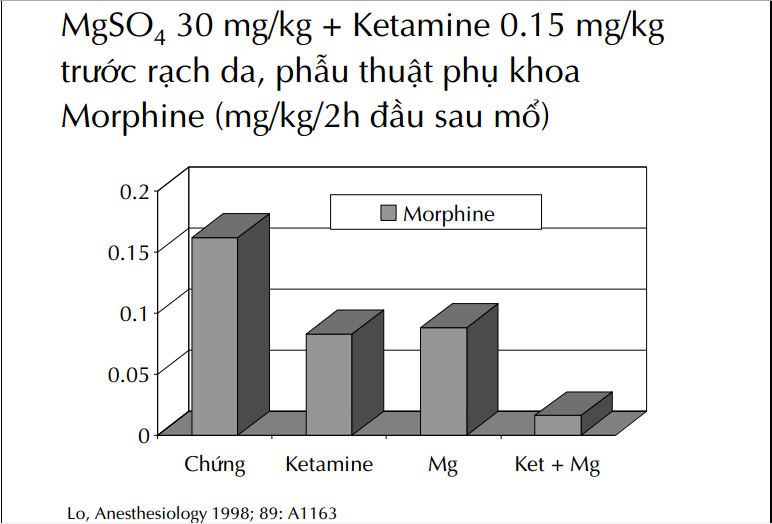
Các phương pháp dự phòng thuốc
– Ketamine: 10-20mg trước rạch da, 5-10 mg/h.
– MgSO4: 2g trước rạch da, 0.5g/h.
– Lidocaine: 100mg bolus, 1-2mg/kg/h.
– Gây tê vùng trước mổ.
– Ít fentanyl, thêm morphine trong mổ.
– COX-2, Paracetamol trước hoặc trong mổ.
– Thuốc ức chế β, kích thích α trước, trong mổ.
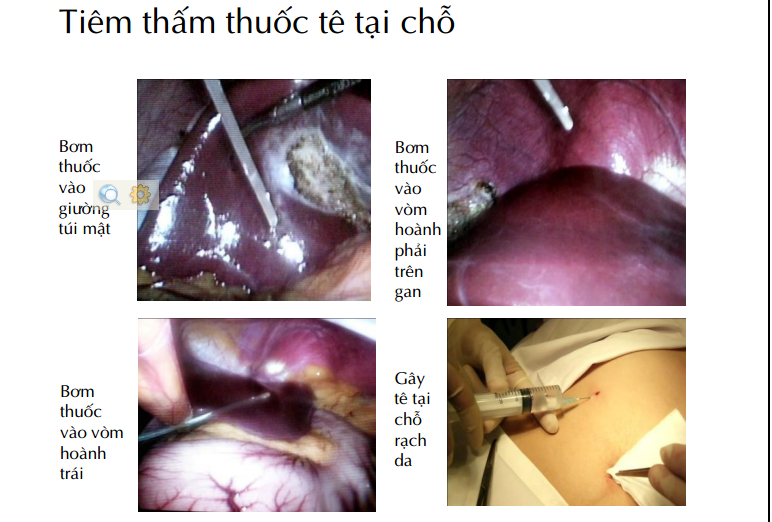
– Tiêm thấm thuốc tê vết mổ (infiltration), phúc mạc.
– Gabapentin trước mổ.
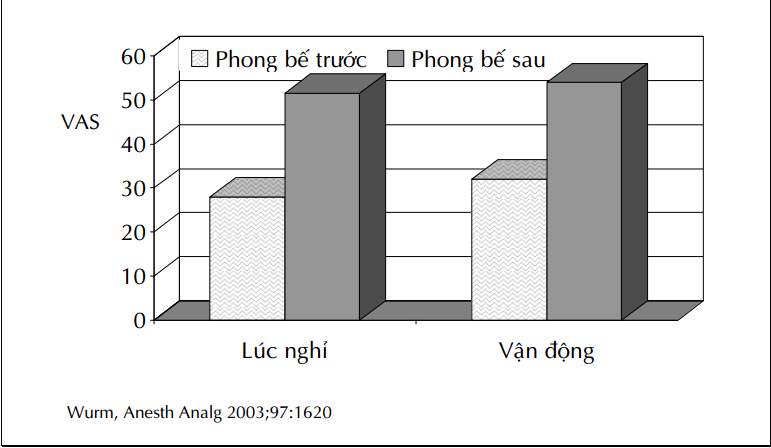
Ảnh hưởng của gây tê liên cơ bậc thang
trước hoặc sau mổ trên điểm VAS sau mổ
NC dự phòng đau tại BV Việt Nam
– Bupivacain 25mg chỗ rạch da, 75 mg (0.25%) ổ bụng,
nội soi cắt túi mật (n=81). Giảm đáng kể 6h sau mổ:
VAS lúc nghỉ & vận động; Liều Perfalgan.
– Nefopam 20 mg trước rạch da, phẫu thuật gan mật
(n=62). Giảm đáng kể: TG yêu cầu giảm đau sau mổ;
Morphine chuẩn độ và 48 giờ (PCA); VAS lúc nghỉ và
hít sâu.
– Ketamine 0.5 mg/kg trước rạch da, phẫu thuật gan mật
(n=60). Kết quả tương tự.
– Xylocaine 1.5mg/kg khởi mê, truyền liên tục trong &
sau mổ 1.5mg/kg/h (n=60). Dự phòng đau tốt 24-48h.
Nguyễn Hữu Tú, Nguyễn Thụ & CS, 2005, 2006, 2007
Nguyễn Quốc Kính, Lê Văn Giao, 2005
Dự phòng đau sau mổ
(Preemptive Analgesia)
Kết quả của 30 nghiên cứu trên TG:
– NSAID toàn thân: -6/+8.
– Opioid: -2/+5.
– Tê NMC với T tê: -0/+1.
– Tê NMC+Opioid: -2/+3.
– Ức chế NMDA: -2/+3.
– Tiêm thấm, tê thân TK: -0/+8.
– Phối hợp: -1/+2.
J.Sear, University of Oxford, WCA 2008
Quy tắc điều trị đau sau mổ
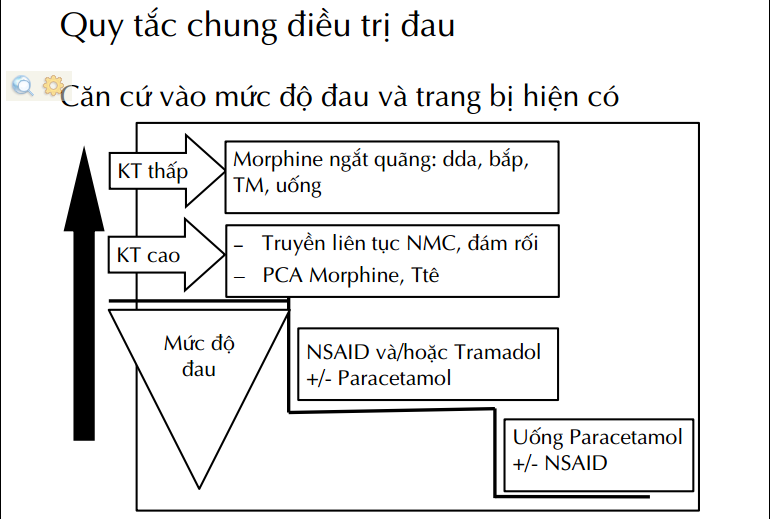
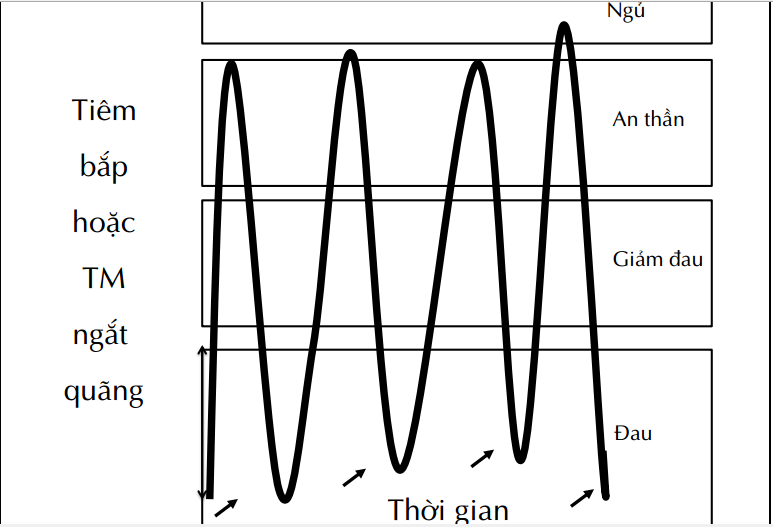

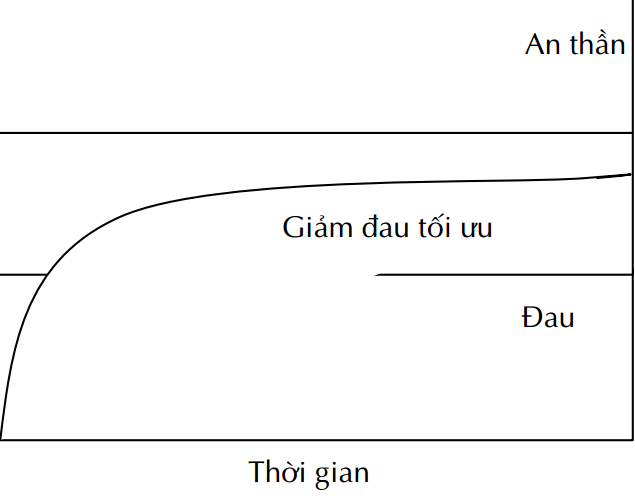

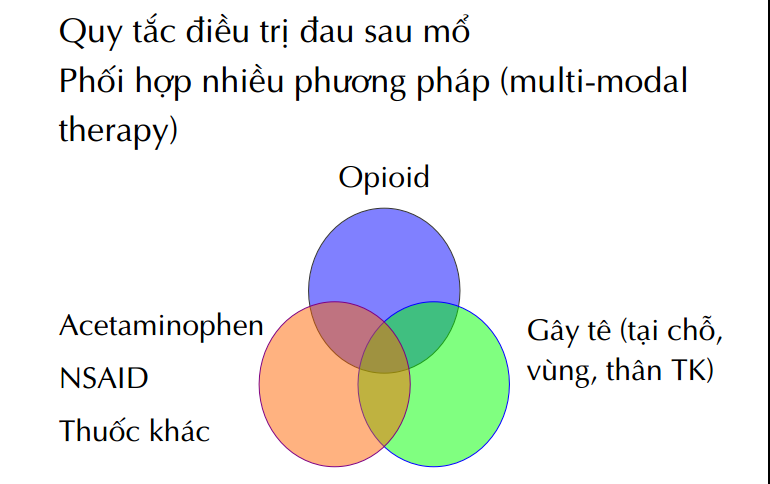
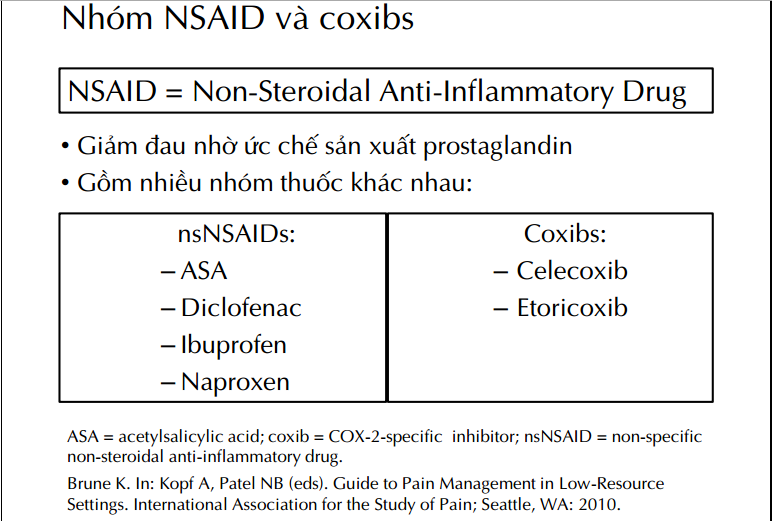
Thuốc giảm đau, chống viêm non steroid
– Điều trị đau nhẹ - trung bình, nặng (±).
– Đơn độc hoặc + Opioid () hoặc + tê vùng ().
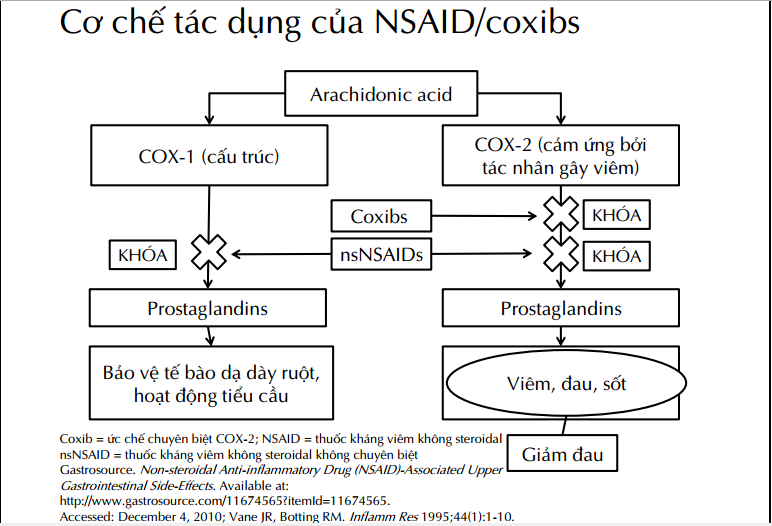
– Đa số có cơ chế ngoại biên. Giảm đau do chống viêm: ức chế Prostaglandin (đồng thời trên: ống tiêu hoá, tiểu cầu, thận).
– Ibuprofen, Piroxicam (uống), Diclofenac (uống, TB, TT), Ketorolac (TM), Acetaminophen (uống,TM, TT).
Thuốc giảm đau, chống viêm non steroid
– Ưu điểm so với Opioid: an thần (-), ức chế hô hấp (-), ít nôn & buồn nôn.
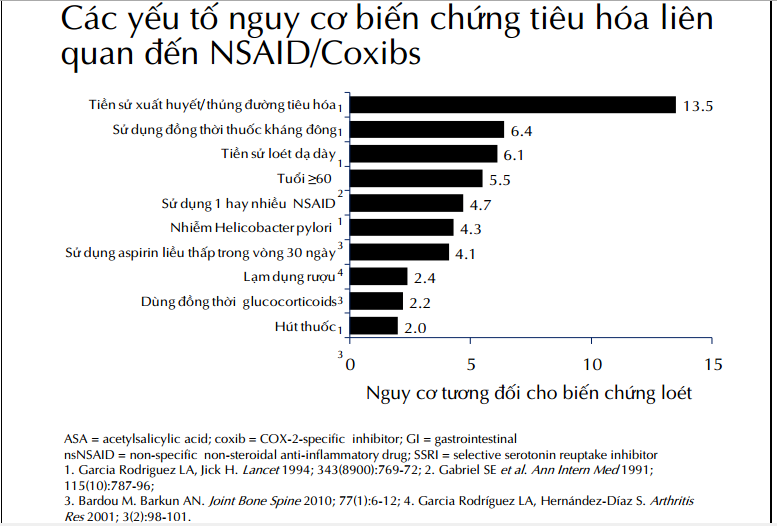
– Nguy cơ: độc gan, thận; giảm chức năng tiểu cầu, chảy máu tiêu hoá, chậm liền xương.
– Giảm liều & thời gian sử dụng ngắn (++).
– CCĐ: Viêm loét ống tiêu hóa, suy thận, kém dung nạp, nguy cơ chảy máu cao.
– Coxib2: tác dụng trung ương và ngoại biên. Ít tác dụng phụ hơn.
Thuốc dòng họ Morphine
– Vị trí tác dụng:
• Trên tủy: Nucleus raphe magnus, periaqueductal grey, periventricular grey).
• Tủy sống: (lamina I and II).
• Ngoại biên: ±
– Tác dụng:
• Giảm đau, ức chế hô hấp, an thần, giảm ho, giãn mạch, giải phóng Histamine, táo bón, nôn & buồn
nôn, co đồng tử, co thắt đường mật, bí đái, quen thuốc & gây nghiện.
– Giảm liều tối đa: Multi-modal therapy
Thuốc dòng họ Morphine
Tiêm bắp hoặc dưới da:
– 5-10mg/2-4-6h.
– Ưu điểm: Rẻ, đơn giản, tác dụng từ từ.
– Nhược điểm: hấp thu kém (co mạch, tụt t0), chậm so với yêu cầu, đau do tiêm, nồng độ HT không ổn định, bất tiện về TG.
Tiêm TM (Titration):
– Phù hợp cho đau ngay sau mổ.
– 1-3mg/10 phút cho đến VAS <4.
– Ketamine 0.1-0.2 mg/kg nếu đáp ứng kém.
JC.Ballantyne & E.Ryder, TMGHHOPM, 2006
Nguyễn Đăng Luân, Nguyễn Hữu Tú 2008
Thuốc dòng họ Morphine
Truyền TM liên tục:
– Morphine pha 1mg/1ml, 1ml/h. Chuẩn độ nếu cần.
– Nguy cơ ức chế hô hấp (quá liều) và đau (liều thấp).
Các đường khác:
– Đường uống, đường hậu môn, qua niêm mạc,
– Qua da: Fentanyl 40mcg/10min; 6 liều/h; patch 80 liều. Ưu điểm >PCA morphine.
– Hydromorphone nếu dị ứng morphine.
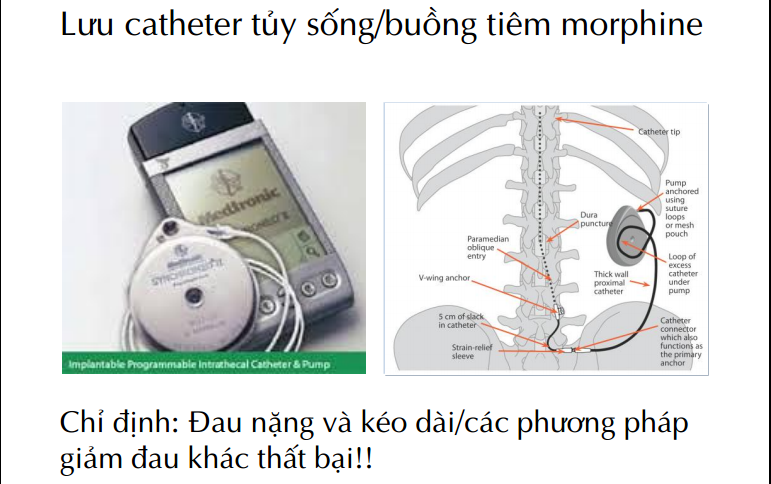
– Đường tủy sống và ngoài màng cứng, tiêm 1 lần:Morphini 1-3 mg (NMC) hoặc 0.1-0.3mg (tủy sống),hiệu quả tốt cho đau vừa, phối hợp trong chống đau nặng.
JC.Ballantyne & E.Ryder, TMGHHOPM, 2006
N.Rawal, WCA, 2008
Thuốc dòng họ Morphine
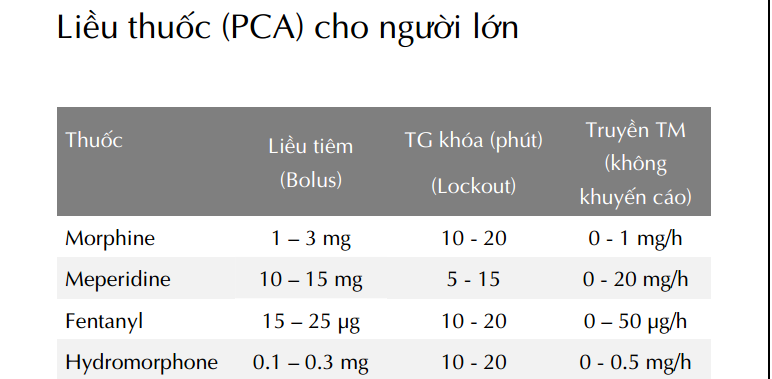
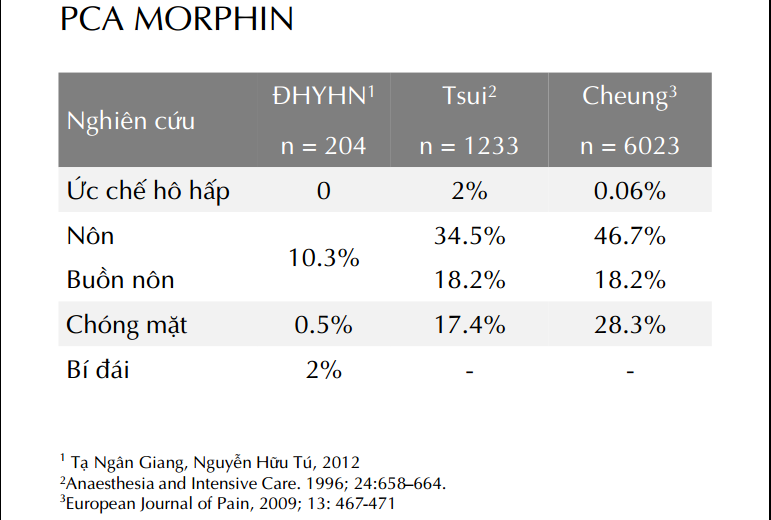
Bệnh nhân tự kiểm soát giảm đau (PCA)
– Đường tĩnh mạch hoặc qua da (transdermal patches).
– Morphine, fentanyl, pethidine, tramadol và Hydromorphone.
– Ưu điểm: giảm đau chẩn, an toàn, không đau, bệnh nhân tự kiểm soát, liều nhỏ, ít cần y tá.
– Nhược điểm: Đắt, bệnh nhân phải hợp tác, sai sót của phương tiện, đào tạo.
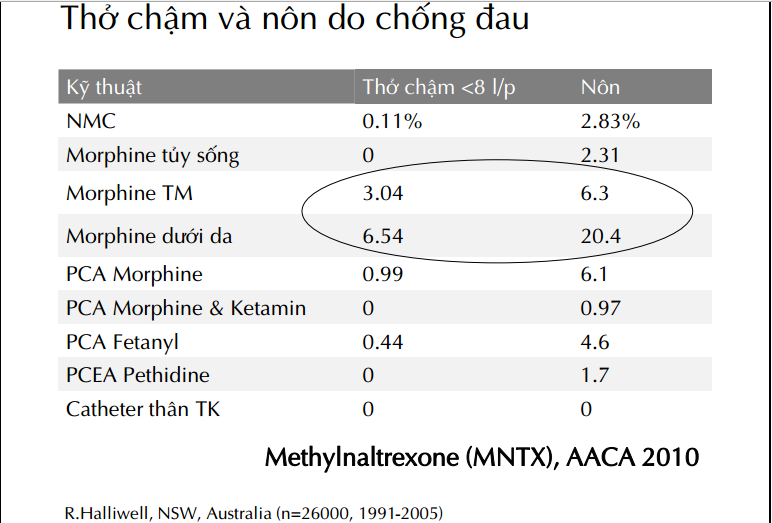
Gây tê giảm đau
– Tê tuỷ sống (Morphine 0.1-0.4 mg).
– Tê ngoài màng cứng.
– Tê cùng cụt (phẫu thuật tầng sinh môn, bẹn bìu).
– Tê TK liên sườn (cắt túi mật).
– Tê cạnh cột sống (phẫu thuật ngực/bụng).
– Tê trong khoang màng phổi (mở ngực, vú, thận).
– Tê đám rối cánh tay (chi trên).
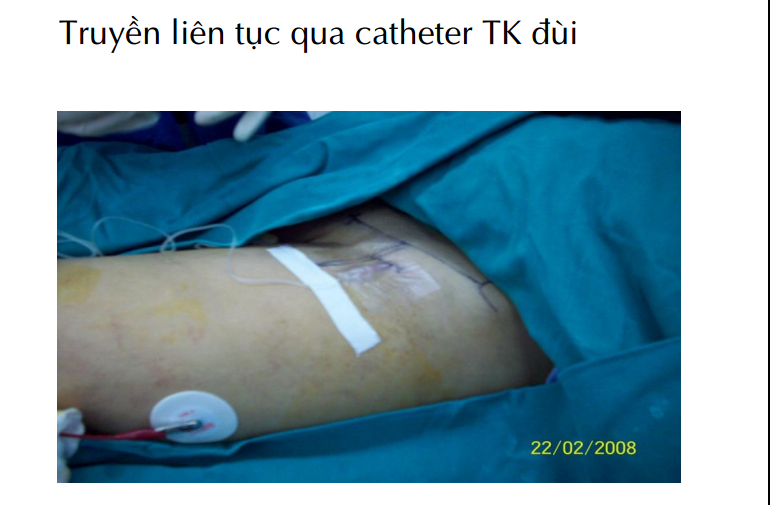
– Tê TK đùi, 3/1, đám rối thắt lưng (chi dưới).
– Tiêm thấm tại nơi phẫu thuật.
Gây tê NMC giảm đau
Ưu điểm:
– Hiệu quả giảm đau rất cao.
– Cải thiện chức năng phổi.
– Giảm biến chứng tim mạch.
– Nhu động ruột sớm, phục hồi khớp sớm.
– Rút ngắn thời gian nằm viện.
– Giảm tử vong ở bệnh nhân ghép.
Nhược điểm:
– Thất bại.
– Tác dụng phụ của Opioid: ngứa, gây ngủ, bí tiểu.
– Tác dụng phụ của T tê: tụt HA, bí tiểu, ức chế vận động.
– Hiếm: Ngộ độc, máu tụ NMC 1/190 000, nhiễm trùng...
JC.Ballantyne & E.Ryder, 2006
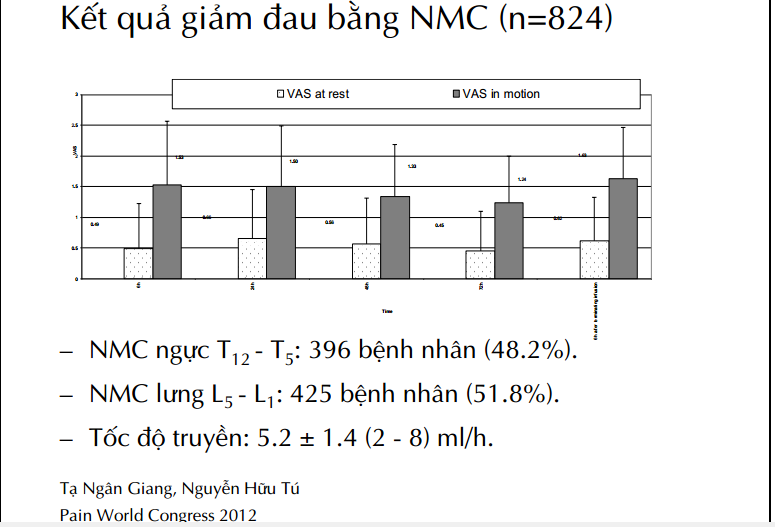
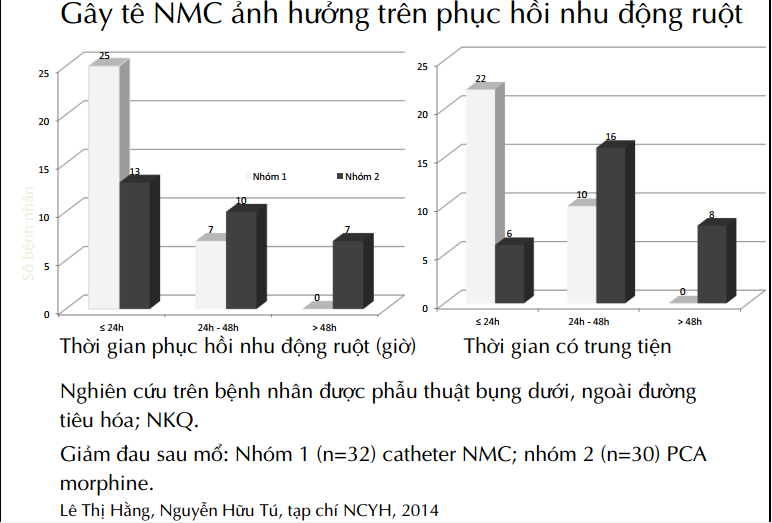
Gây tê NMC giảm đau
– Rối loạn đông máu, điều trị Heparin TLPTT liều
cao hoặc T ức chế mạnh tiểu cầu (chống chỉ định)1
– Thuốc: Bupivacaine 0.08-0.125% + Fentanyl (2µg/ml) hoặc Morphine (40µg/ml), ± Clonidine
(0.2-0.4µg/kg/h); Bolus 4-8ml; duy trì 4-8ml/h tùy vị trí catheter (tối đa 15-20 ml/h)1
– PCEA (BN tự điều khiển qua catheter NMC): 2ml/10min; duy trì 2ml/h2
1.JC.Ballantyne & E.Ryder, 2006
2.Nguyễn Hữu Tú, Lê Văn Quỳ, 2006
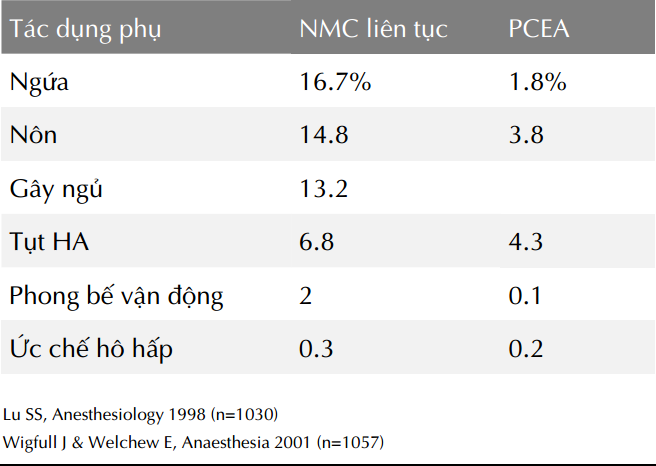
PCEA so với NMC liên tục
Kết luận
– Đau và đau sau mổ: vấn đề lớn của y tế và xã
hội dù không mới.
– Chống đau là một phần công việc hàng ngày
của người GMHS.
– Cần cơ chế, đào tạo, tổ chức và phương tiện.
– Hiệu quả & an toàn >< thất bại & biến chứng.
GS. TS. Nguyễn Hữu Tú
ĐH Y Hà Nội












